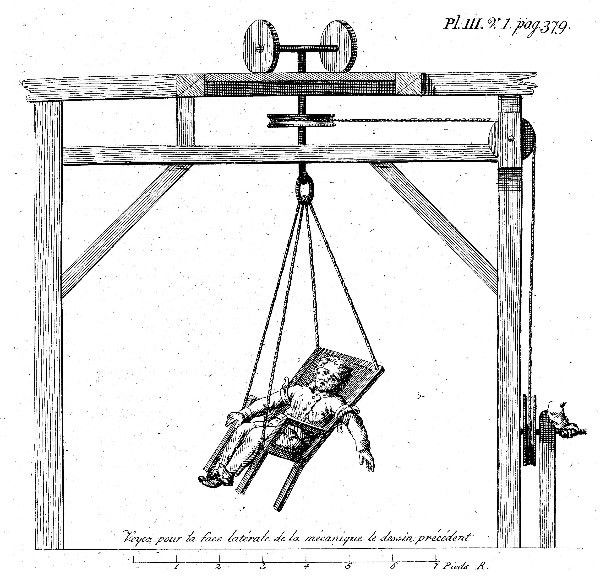
Une chaise pivotante (vers 1828) pour le traitement des maladies mentales : « guérison » par thérapie de choc
Déjà dans l’Antiquité et au Moyen Âge, les premières approches pour expliquer et traiter les maladies mentales ont été trouvées dans le contexte d’un quadruple enseignement. Les origines de l’histoire de la psychiatrie moderne sont étroitement liées à Philippe Pinel, le cofondateur de la tradition psychiatrique française du « traitement moral ». Le chapitre le plus sombre de la psychiatrie se trouve probablement dans l’eugénisme négatif de l’ère nazie avec ses meurtres massifs de personnes handicapées mentales. Seule la psychiatrie moderne d’après-guerre a innové dans la guérison des maladies mentales grâce à l’utilisation de médicaments psychotropes. Cependant, cette approche du traitement a non seulement apporté un nouveau succès, mais a également trouvé son contre-mouvement dans l’antipsychiatrie.
A voir aussi : Durée de contagiosité de la scarlatine et période de non-transmission
Plan de l'article
- Premières approches systématiques : la théorie des quatre jus
- L’ère des Lumières : « Libérer le fou des chaînes »
- « Sanatorium » et inhumain
- Modernisme : la psychiatrie en tant que science académique
- L’ère du national-socialisme, de l’eugénisme et de l’euthanasie
- La période après 1945 : développement des premiers médicaments psychotropes
- Le contre-mouvement de « l’antipsychiatrie »
- La psychiatrie postmoderne des années 1990
Premières approches systématiques : la théorie des quatre jus
Déjà dans l’Antiquité et au Moyen Âge, il existait des approches pour expliquer et gâter. Un exemple en est la pathologie humorale, développée dans l’Antiquité, la théorie des quatre jus, particulièrement populaire à la fin du Moyen Âge. La théorie des quatre jus affirme qu’un déséquilibre des fluides corporels (sang, mucus, bile jaune et noire) entraîne diverses maladies. Selon cet enseignement, une trop grande quantité de bile noire, par exemple, provoque de la mélancolie. Les remèdes, cependant, étaient l’utilisation de veines, de ventouses, de régimes et l’utilisation d’ingrédients à base de plantes. Bien que cette notion puisse paraître étrange aujourd’hui, la théorie des quatre jus a été l’une des premières tentatives d’aborder systématiquement les thèmes de la « maladie » et surtout de la « maladie mentale » en se détachant progressivement de l’hypothèse selon laquelle les déficiences mentales étaient une punition des dieux.
Bien que des approches thérapeutiques aient déjà été mises au point, elles ont été principalement interprétées à la fin du Moyen Âge et au début Les temps modernes de l’Occident chrétien, la maladie mentale comme expression de l’œuvre des puissances démoniaques ou comme punition de Dieu pour les péchés commis. En conséquence de ce point de vue, de nombreux malades mentaux ont été persécutés, torturés et brûlés au cours des premiers procès des sorcières modernes dans le cadre de la rage de l’Inquisition. Beaucoup d’autres n’ont pas été tués, mais ils ont été marginalisés et expulsés des communautés villageoises.
Lire également : Quels sont les symptômes de la varicelle chez l'adulte ?
L’ère des Lumières : « Libérer le fou des chaînes »
Le « Libérer les fous de leurs chaînes » — ici symboliquement dans un tableau de Ch. L. Müller — est l’un des mythes de l’illumination.| Licence : GNU 2.0
Si vous voulez retracer les origines de l’histoire moderne de la psychiatrie, vous rencontrerez inévitablement le nom légendaire de Philippe Pinel : L’image du co-fondateur de la tradition psychiatrie française moderne du « traitement moral » (traitement avec moralité) est inextricablement lié à la « libération du fou des chaînes ». En fait, la Révolution française et le Siècle des Lumières ont marqué le début d’une nouvelle ère dans la compréhension et le traitement de la maladie mentale et ont largement résolu les notions de la fin du Moyen Âge selon lesquelles l’obsession et le péché étaient les causes des anomalies mentales. Pinel (1745-1826) a été entre autres directeur médical de l’infâme « Hôpital de la Salpêtrière » à Paris, sans doute l’établissement psychiatrique le plus célèbre d’Europe de l’ancien régime sortant. Son crédit est le co-fondement des diagnostics psychiatriques modernes en postulant que la maladie mentale nécessite également une analyse, c’est-à-dire systématique, un examen et une méthodologie et ne doit pas être confondue avec la compréhension religieuse chrétienne du péché.
« Sanatorium » et inhumain
Des institutions psychiatriques ont été établies en Europe depuis le XVIIIe siècle, mais malgré les premières approches d’une psychiatrie plus humaine dans un esprit d’illumination, les conditions dans ces institutions sont restées largement inhumaines jusqu’aux derniers temps. C’était un « concept de thérapie » qu’il fallait secouer l’âme malade avec violence physique pour apporter un remède : des fouets, des bâtons, des lits de fixation ou la tristement célèbre chaise pivotante étaient utilisés, selon lesquels le patient était allumé jusqu’à ce qu’il s’évanouisse ou qu’il tire du sang de sa bouche et de son nez. Les autres méthodes comprenaient l’immersion dans de l’eau glacée, des bains continus, l’administration de broyeurs et de laxatifs, le fouettage avec des orties ou l’utilisation de l’électricité (« chocs électriques »).
En particulier, le traitement des patients atteints de schizophrénie est l’un des chapitres les plus sombres et les plus tristes de l’histoire de la psychiatrie. En règle générale, les malades mentaux étaient entassés de criminels, de prostituées, d’alcooliques, etc. dans des institutions, où ils vivaient généralement le reste de leur vie.
Modernisme : la psychiatrie en tant que science académique
À la fin du XIXe siècle, la psychiatrie s’est néanmoins imposée comme une science académique. Pour cette raison, la fondation de nombreux établissements psychiatriques remonte au début du siècle dernier, ce qui ressort de l’architecture de bon nombre de ces bâtiments. Il est souvent noté que la publication du manuel du psychiatre allemand Emil Kraepelin (1883-1969) « Psychiatry. Un manuel pour les étudiants et les médecins » (6e édition : 1899) pour être considéré comme le début de l’époque de la psychiatrie allemande classique est.
Kraepelin a constitué la base du système de classification des troubles mentaux, qui est toujours valable aujourd’hui, et en particulier, a divisé la psychose en deux parties en utilisant ce qu’on appelle « erreur maniaco-dépressive » (maladie bipolaire avec alternance de bonne humeur et de dépression) de « démence praecox » (folie prématurée) comme synonyme de schizophrénie). Les psychoses sont des tableaux cliniques qui sont principalement associés à la perte de réalité et aux idées illusoires. Kraepelin était l’un des partisans de la théorie selon laquelle la vie délirante doit être basée sur une altération de la fonction cérébrale, une hypothèse qui est toujours d’actualité aujourd’hui. Il a également travaillé intensivement sur l’hérilogénation émergente, ce qui cause la maladie mentale se trouve dans les gènes. Dans le même temps, il a expérimenté avec du thé, de l’alcool et de la morphine pour influencer les états mentaux en utilisant des substances.
Le concept de « démence praecox » a ensuite été remplacé par le psychiatre suisse Eugen Bleuler (1857-1939) par celui de la « schizophrénie ». Bleuler a également inventé de nombreux autres termes en psychiatrie, tels que la psychologie de la profondeur, l’autisme ou l’ambivalence, et a introduit la psychanalyse en psychiatrie selon Sigmund Freud. L’intérêt croissant pour la psychiatrie en tant que science est certainement dû aux théories du neurologue et psychologue autrichien Sigmund Freud (1856-1939).
Au fur et à mesure de l’émergence des héritiers, le mouvement eugénique a connu une popularité croissante dans de nombreux pays depuis la fin du XIXe siècle. L’eugénisme est un terme qui inclut des stratégies visant à « améliorer » le matériel génétique humain. Selon cela, il y a des ici qui méritent d’être financés et souhaités. En retour, les personnes dont les héritiers sont considérés comme négatifs doivent être empêchées de se multiplier être. Cette dernière touche principalement les personnes souffrant de handicaps physiques et mentaux ainsi que les malades mentaux. Les précurseurs de cette pensée se trouvent déjà dans Charles Darwin (1809-1882, « lutte avant la vie », lutte pour l’existence) et Herbert Spencer (1820-1930), qui a inventé le terme « survie du plus fort ». Cependant, les premières approches eugéniques ont déjà été discutées dans l’Antiquité.
Bien que le mouvement eugénique ait également conduit à des mesures inhumaines dans d’autres pays (stérilisation forcée, par exemple), cette approche sociale darwinienne a formé une alliance particulièrement inquiétante avec « l’hygiène raciale » national-socialiste du Troisième Reich.
Chambre à gaz dans le centre de mise à mort de Bernburg an der Saale.
Dans le cadre de la campagne T4 (meurtres de malades), 9 835 malades mentaux et handicapés mentaux ainsi qu’environ 5 000 prisonniers de divers camps de concentration ont été trouvés ici de 1940 à 1943 assassiné. Plusieurs centaines de milliers de personnes handicapées ou souffrant de maladies mentales ainsi que des alcooliques ont été systématiquement victimes des mesures visant à « détruire une vie indigne de la vie ». L’ « Action T4 » et l’euthanasie infantile sont notoires ici. Dans les camps de concentration, des expériences humaines ont également été menées sur des malades mentaux et des handicapés mentaux ou physiques.
Bien que le mouvement eugénique ait également conduit à des mesures inhumaines dans d’autres pays (stérilisation forcée, par exemple), cette approche sociale darwinienne a formé une alliance particulièrement inquiétante avec « l’hygiène raciale » national-socialiste du Troisième Reich. Plusieurs centaines de milliers de personnes handicapées ou souffrant de maladies mentales ainsi que des alcooliques ont été systématiquement victimes des mesures visant à « détruire une vie indigne de la vie ». L’ « Action T4 » et l’euthanasie infantile sont notoires ici. Dans les camps de concentration, a également mené des expériences humaines sur des malades mentaux et des handicapés mentaux ou physiques.
La méthode de la « lobotomie » n’est pas directement liée au national-socialisme, mais elle a été appliquée en même temps. Il s’agissait d’une technique chirurgicale sur le cerveau, qui coupait les voies nerveuses entre le lobe frontal, la matière grise du cerveau et le thalamus. Cette méthode a été utilisée pour la première fois en 1936 pour immobiliser les malades mentaux graves, à la suite de l’opération, un changement de personnalité avec des traits infantiles et des handicaps permanents s’est produit. Les personnes touchées étaient donc plus faciles à soigner et plus confortables pour le personnel. Les fondateurs de cette méthode étaient le neurologue et homme politique portugais Antonio Egas Moniz et le psychiatre italien Mario Fiamberti. Moniz a reçu le prix Nobel de médecine en 1949. Jusqu’en 1955, la lobotomie était principalement utilisée dans la région anglo-américaine exécuté.
La période après 1945 : développement des premiers médicaments psychotropes
La période qui a suivi le national-socialisme a marqué une rupture fondamentale dans l’histoire de la psychiatrie. Non seulement l’ « hygiène raciale » national-socialiste a rompu, mais la découverte de la chlorpromazine en 1952 a également jeté les bases de la pharmacothérapie psychiatrique. C’était le premier antipsychotique, un médicament contre la schizophrénie. L’imipramine a été suivie du premier antidépresseur en 1957. Ces deux médicaments allaient devenir des prototypes de nombreux produits successeurs et étaient considérés comme une avancée majeure dans la psychiatrie moderne. À partir du début des années 1960, le groupe des benzodiazépines est également entré sur le marché, sous forme de sédatifs, qui ont d’abord été commercialisés comme remède miracle. Cependant, de nombreux patients ont refusé un traitement médicamenteux car il cause de graves dommages permanents et des déficiences telles que des troubles moteurs irréversibles. Il a été appelé « camisole de force chimique » parce que ces premiers remèdes étaient principalement sous sédatifs pour les patients. Cependant, la psychopharmacologie a depuis remporté son triomphe. Bien qu’il ait résolu des méthodes brutes telles que la lobotomie, il a posé des problèmes complètement nouveaux.
Depuis la fin de la Seconde Guerre mondiale, les critères d’enregistrement des troubles mentaux ont également été recherchés pour normaliser dans le monde entier. Le « Code international des maladies » (CIM), publié par l’Organisation mondiale de la santé (OMS) depuis sa sixième édition, est toujours d’actualité aujourd’hui. Depuis la sixième version de 1948, la CIM comporte un chapitre distinct sur les troubles mentaux. La CIM-10 a depuis été publiée en 2016. Un deuxième ensemble important de critères est le « Diagnostic and Statistical Manual of Mental Disorders » (DSM) de l’American Psychiatric Association, qui est publié aux États-Unis depuis 1952. Le DSM-V de 2013 est actuellement contraignant. Les critiques ont soutenu que les conditions préalables au diagnostic d’un trouble mental s’élargissent de plus en plus selon la CIM et le DSM, et que par conséquent, des pans de plus en plus importants de la population sont pathologisés. Les deux ouvrages standards ne sont donc pas sans controverse, d’autant plus que les troubles mentaux sont officiellement inclus dans les deux catalogues par acclamation (par signal de la main) par les membres présents.
Le contre-mouvement de « l’antipsychiatrie »
Un mouvement social plus ou moins hétérogène s’est formé entre 1955 et 1975, dirigé contre la psychiatrie universitaire et a pris une position très critique à négative à l’égard du diagnostic de la maladie, des installations psychiatriques, des mesures coercitives et des médicaments. Les critiques étaient également dirigées contre les conditions encore désolées dans les établissements psychiatriques, car elles étaient pures. les gardiens et la relation inégale entre médecin et patient. En outre, l’antipsychiatrie a soulevé la question de savoir dans quelle mesure les classifications des maladies mentales et la façon dont elles sont traitées sont déterminées socialement. En particulier, l’accent a été mis sur la schizophrénie, qui a été rejetée en tant que construction sociale. En outre, l’antipsychiatrie a appelé à l’histoire de la psychiatrie pendant le national-socialisme pour réhabiliter les personnes touchées et indemniser les survivants.
Les principaux représentants de cette tendance sont le psychiatre sud-africain David Cooper, le psychiatre britannique Ronald D. Laing et le psychiatre américain Thomas Szasz. Le mouvement a reçu un élan important du sociologue et philosophe français Michel Foucault (1926-1984), entre autres. Foucault, qui a lui-même exercé comme psychiatre pendant un certain temps, a formulé dans son ouvrage de 1961 « Madness et la société : Une histoire de folie à l’ère de la raison » de nombreuses questions théoriques-critiques : Dans quelle mesure les définitions médicales de la maladie mentale sont-elles autorisées ? Les diagnostics ne sont-ils pas le résultat de processus politiques, sociaux et juridiques, historiques et de changements au fil du temps ? Foucault a considéré que la classification et la stigmatisation des personnes comme des « malades mentaux » et la façon dont elles les traitaient en découlait comme la base des structures de pouvoir visant à l’exclusion et au déplacement de ces personnes. La psychiatrie ne sert qu’à la légitimation scientifique de cette exclusion et est en fin de compte un instrument pour discipliner les individus désagréables, selon le sociologue. Après tout, le diagnostic psychiatrique de « l’homosexualité » a également disparu des manuels scolaires.
Le sociologue et philosophe français Michel Foucault a été un pionnier important de l’antipsychiatrie, ne compte pas dans le sens étroit du terme. Son ouvrage standard « Madness and Society : A History of Madness in the Age of Reason » a été publié en 1961.
L’ antipsychiatrie a également été stimulée par le mouvement de 1968, qui, entre autres, a critiqué massivement le système psychiatrique existant. Tout un ensemble de revendications a finalement été reflété dans le rapport d’une commission d’enquête psychiatrique en 1975, qui a identifié de graves griefs dans les institutions allemandes et a finalement conduit à une réforme psychiatrique allemande dans le but d’améliorer la situation des patients. En conséquence, nous avons réussi à réduire le nombre de lits dans les dortoirs psychiatriques, à améliorer le personnel, à élargir les services ambulatoires tels que le service psychiatrique social, à créer des logements assistés, plutôt que de simplement « stocker » les patients de longue durée à long terme, à régionaliser les soins aux patients hospitalisés et la durée raccourcir les séjours en hospitalisation. Cependant, les principales préoccupations — remettre en question le concept de maladie mentale en général et remodeler la psychiatrie en tant que système — n’ont pas été mises en œuvre.
La psychiatrie postmoderne des années 1990
Les années 1990 ont été caractérisées par une série de nouveaux neuroleptiques dits atypiques (nouveaux antipsychotiques) en psychiatrie, censés avoir moins d’effets indésirables et plus efficaces que les anciens médicaments et, comme les premiers médicaments psychotropes, ont été célébrés comme une percée dans la communauté professionnelle. Des ingrédients actifs tels que la rispéridone, l’amisulpride et la quétiapine sont arrivés sur le marché et ont fait l’objet d’une publicité intensive par les fabricants pharmaceutiques. L’ISRS, un groupe d’antidépresseurs qui étaient également considérés comme plus tolérés et plus efficaces que les modèles précédents, a été lancé à cette époque.
Station Soteria Isar Amper Klink Munich avec des plantes et amical atmosphère
Toute une gamme de médicaments psychotropes différents est désormais disponible. Les recherches pharmaceutiques actuelles portent sur la théorie du déséquilibre chimique des neurotransmetteurs (substances messagères) dans le cerveau, qui est censé causer des problèmes psychologiques en cas de mauvaise communication entre neurones. Cependant, ce modèle s’avère de plus en plus inadéquat. On sait maintenant que les médicaments psychotropes peuvent réduire la souffrance de nombreux patients, mais pas pour tout le monde. Ils ne « guérissent » pas non plus les maladies, mais suppriment simplement les symptômes.
Autrefois célébrés comme un grand succès, nous savons maintenant que les psychotropes ne sont pas aussi efficaces qu’ils étaient initialement annoncés, car l’industrie pharmaceutique avait promis que la psychiatrie se viderait à mesure que la nouvelle génération de médicaments créait. Ce souhait n’a pas été exaucé. La réalité, c’est d’autre part, plus complexe : la maladie mentale est maintenant comprise comme une combinaison de facteurs génétiques, sociaux et psychologiques.
Article publié pour la première fois le 29 janvier 2019